През юни 2016, Diabetes Care публикуваха препоръки за метаболитната хирургия, превръщайки я във важен метод за лечение на пациенти със захарен диабет тип 2. Тези гайдлайни са разработени и ратифицирани от Американската Диабетна Асоциация (АДА), Международната Диабетна Федерация, „Diabetes UK”, Китайската Диабетна Асоциация, „Diabetes India”, както и към момента на публикуването са били официално одобрени от допълнителни 40 асоциации за диабет, затлъстяване и хирургия.
За разлика от бариатричната хирургия, метаболитната хирургия е предназначена специфично за лечение на диабет, който преди това не се е повлиял от промяна в начина на живот на пациентите, както и от приема на медикаменти, а не самото затлъстяване. Докато бариатричната хирургия, като цяло, се използва при пациенти с индекс на телесната маса (ИТМ) поне 40кг/м2 (или ≥35 кг/м2 със съпътстващи заболявания). Клиничното проучване за метаболитна хирургия при пациенти с диабет тип 2 STAMPEDE, включва пациенти с ИТМ около 27 кг/м2.
Последните гайдлайни за метаболитна хирургия не понижават прага на ИТМ, колкото изследователите в STAMPEDE, вместо това избират ИТМ 30 кг/м2 (27.5 кг/м2 за азиатци). Също така в тях се апелира за лечение с медикаменти и промени в стила на живот, като първа линия на гликемичен контрол при всички пациенти с ИТМ под 40 кг/м2. Както се вижда на фигурата по-долу, в алгоритъмът за гликемичен контрол се съветва лекарите да обмислят хирургично лечение при пациенти с първи клас затлъстяване (30.0 – 34.9 кг/м2) и лош гликемичен контрол, въпреки нехирургичното лечение, както и пациенти с втори клас затлъстяване (35.0 – 39.9 кг/м2) дори и да са с добър гликемичен контрол. По-късно АDА прие същите норми и прагове на ИТМ за управление на затлъстяването в актуализацията на стандартите за лечение за 2017. Националният институт за здравеопазване на Обединеното кралство одобри подобен подход през 2014 година.
Този алгоритъм е разумна стратегия, като се отбележи, че нито един от гайдлайните не аперлира или налага операция за пациенти с леко затлъстяване, те не гласят, че пациент с ИТМ между 30 и 35, болен от диабет, трябва да бъде подложен на оперативно лечение. Гайдлайните гласят, че има определен алгоритъм, преди да се стигне до необходимост от оперативно лечение.
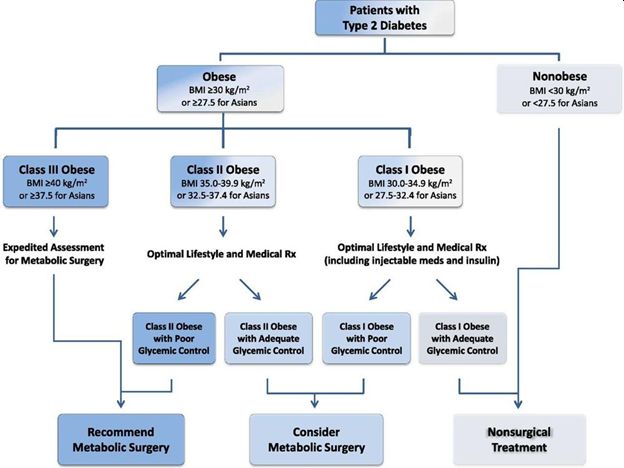
Фигура: алгоритъм за контрол на затлъстяване и наднормено телго при пациенти със захарен диабет тип 2 според международните диабетни организации.
В периода 2011-2014, делът на възрастните жители на САЩ със затлъстяване е 36.5%, а през 2012 вече 9.3% имат диабет, приблизително 9.3% остават недиагностицирани. Има все повече данни за нарастване на честотата на диабет сред американските младежи.
Все пак контролът над теглото при пациенти с диабет е полезно, като според проучването на Look AHEAD при пациентите се наблюдава намален риск от сърдечно-съдови инциденти и болести, сред пациентите намалили теглото си.
Съществуват редица доказателства, подкрепящи метаболитната хирургия. Исторически проучвания на бариатричната хирургия разкриват ремисия на диабет тип 2 при много от пациентите, подложени на процедурата, което доведе до наплив от изпитвания, които конкретно набираха пациенти с диабет тип 2. Eдно от първите, появили се в JAMA през 2008, нае 60 пациента с ИТМ между 30 и 40 кг/м2 и констатира двугодишна ремисия на диабета при 73% от пациентите, подложени на рестриктивни операции на стомаха, с поставяне на регулируем стомашен пръстен, срещу 13% ремисия, при пациентите, лекувани конвенционално.
Друго забележително проучване, което е едно от най-големите за всяка терапевтична група, е Рандомизираното Клинично Изпитване за Диабетна Хирургия, публикувано в JAMA през 2013. То таргетира пациенти с ИТМ между 30 и 39.9 кг/м2 и констатира, че 49% от всички 60 пациента, подложени на стомашни байпас процедури, достигат желаните нива на HbA1c (<7.0%), холестерол, кръвно налягане на дванадесетия месец, сравнено с 19% от всеки 60 пациента, подложени на медикаментозно лечение.
Някои от тези изпитвания за метаболитна хирургия започнаха да дават по-дългосрочни данни, като напр. STAMPEDE и друго проучване, което отчита първоначалните си резултати през същата година, наскоро отчетоха своите 5-годишни резултати. Въпреки че някои пациенти са получили рецидив до този момент, делът, който все още поддържа своите гликемични цели, със или без противодиабетни медикаменти, остава значително по-голям за пациентите, подложени на оперативно лечение, отколкото за пациентите на консервативно лечение, със съответно 23 - 29% (оперирани) срещу 5% (медикаментозно лекувани) при STAMPEDE и 42 - 68% срещу 27%, в другото проучване, което имаше по-малко строга цел за HbA1c, от 6,5%.
Макар и метаболитната хирургия да е създадена, за да помага на пациентите със захарен диабет тип 2, при които обезитетът е често съществен, съпътстващ проблем, тя намира приложение и при пациентите със захарен диабет тип 1. Установено е, че при пациенти със захарен диабет тип 1 все по-често се наблюдава затлъстяване, като при пациенти с диабет, преди 18 годишна възраст, се наблюдава наднормено тегло.
Проучвайки кои са най-подходящите пациенти за метаболитна хирургия, в STAMPEDE, най-голямото проучване за метаболитна хирургия до момента, отчело 5-годишните резултати, пациентите с по-малка давност на диабета (<8 години) имат четири пъти по-голяма вероятност за постигане на резултат. Това подчертава необходимостта за ранна намеса за постигане на желания и оптимален гликемичен контрол при пациентите с диабет. Тяхното разкритие е в синхрон с резултатите от предишни проучвания за бариатрична хирургия, включително и за микросъдовите усложнения.
Относно недостатъците по отношение на оперативната процедура, честотата на усложнения са ниски, въпреки това някои от пациентите, подложени на бариатрична хирургия, са имали необходимост от повторна операция – 6% от пациентите със стомашен байпас и 2% от пациентите с ръкавна гастректомия в STAMPEDE например. Анемията е често срещан проблем, възникващ при приблизително 28% от пациентите, подложени на стомашен байпас и 49% от пациентите, подложени на ръкавна гастректомия в 5-годишен срок, сравнено с 16% от пациентите, лекувани консервативно.
Все още се разработват оптимални промени в начина на живот на болните, например сега се фокусира върху методите за отслабване, с помощта на контролирани диети, с по-нисък калориен прием и течна храна. Едно такова проучване – DIRECT проучването – предвижда поне 15 кг загуба на телесно тегло и ремисия на диабет при пациенти, оставени на 2.5 MJ (600 kcal) дневна течна диета в продължение на 12 седмици, последвано от повторно въвеждане на храна и контрол над теглото. Участниците в проучването спират всички антидиабетни и антихипертензивни медикаменти, когато започнат течната диета, при предположение за бърз и адекватен отговор към диетичния режим.
Друг фактор, който може да попречи на добрите резултати за отслабване в сравнителните групи е, че тези пациенти се нуждаят от повече антидиабетни лекарства от тези, подложени на оперативно лечение, а голяма част от тези лекарства, а именно инсулин, сулфанилурейните медикаменти и тиазолидиндионите, са свързани с повишен риск от покачване на теглото.
По отношение на въпроса дали различните оперативни техники са еднакво ефективни и безопасни, отговорът е двусмислен. Въпреки, че различните хирургични техники са тествани и сравнени една спрямо друга, в тези проучвания до голяма степен са участвали пациенти, подложени на бариатрична хирургия, за които основната цел е загуба на тегло, а не гликемичен контрол. Въпреки това, няколко от изпитванията за метаболитна хирургия до момента включват повече от един хирургичен подход, включително стомашен байпас, ръкавна гастректомия и билиопанкреатична диверсия. Все още не е публикувано изпитване, предназначено да открие значителни разлики между хирургичните групи, въпреки това се появяват някои вероятни разлики.
Макар и стомашният байпас да е свързан с повече усложнения от ръкавната гастректомия, изследователите на STAMPEDE смятат, че първата е по-ефективна, тъй като пациентите в тази група, са загубили повече тегло и са изисквали по-малко антидиабетни лекарства при 5-годишно проследяване.
Текущото проучване By-Band-Sleeve в Обединеното кралство е най-голямото проучване до момента, което сравнява пряко хирургичните резултати, целящо да наеме 1341 пациента. То е проектирано да оцени ефикасността от загубата на тегло и качеството на живот, съответно не набира конкретно пациенти с диабет, макар и въпросите, свързани с хирургичния подход за лечение на диабет тип 2 да са неговите вторични крайни точки.
Би ли могла метаболитната хирургия да се превърне в основна терапия за диабет?
Досегашните данни сочат, че метаболитната хирургия е ефективна и със сравнително нисък риск, което води до нейното одобрение в редица гайдлайни, но дали ще стане "основен метод за лечение", който би се приел от по-голямата част от болните от диабет, е различен въпрос. Една от бариерите пред широката употреба на този метод е, че пациентите, които потенциално могат да се възползват, имат лошо мнение за процедурата и не желаят да я обмислят като вариант за лечение. В проучване на 130 пациенти с диабет и ИТМ от 30-40 кг/м2, само около един на всеки петима, гледа на процедурата като метод за лечение и вариант на избор. Повечето се съмняват в нейната безопасност и ефикасност, а съществена част дори смятат, че процедурата носи умерен до висок риск за смърт.
Когато Ви кажат, че имате диабет си мислите: „Добре, ще се лекувам с таблетки в продължение на години, и може би в един момент ще премина на инсулин.“ Всеки предпочита приема на таблетки пред оперативната намеса, затова хората отлагат докрай. В един момент обаче се стига до развитие на необратими усложнения и последици от диабета. Едва тогава пациентите възприемат диабета като сериозна болест.
Според мен не трябва да се отлага и пренебрегва оперативният подход при лечението на диабет, тъй като може да се окаже, че е твърде късно. Ползите от операцията са по-очевидни, ако я предприемете рано.



 На тази страница може да промените избора си по всяко време след като се запознаете и прочетете
На тази страница може да промените избора си по всяко време след като се запознаете и прочетете